Welche Untersuchungen werden zur Erkennung von koronarer Herzkrankheit, Herzinfarkt und Myokardischämie durchgeführt?
Welche Untersuchungen werden zur Erkennung von koronarer Herzkrankheit, Herzinfarkt und Myokardischämie durchgeführt? 
Was auch immer die Ursache für Engegefühl in der Brust, Schmerzen in der Brust und Atemnot sein mag, es ist immer eine beunruhigende Erfahrung. Das liegt daran, dass ich zu viele Figuren in Filmen und im Fernsehen gesehen habe, die mit bedecktem Brustkorb zusammengebrochen sind.
Lassen Sie uns über die häufigsten kardiologischen Tests sprechen.
1. ein Elektrokardiogramm:
Die elektrischen Signale des Herzens werden durch ein Aufzeichnungsgerät auf der Körperoberfläche in ein Wellenmuster umgewandelt, das wir als EKG sehen. Genau wie bei einem Telefon wird ein normales elektromagnetisches Signal nach dem Empfang in Sprache umgewandelt, so dass man verstehen kann, was die andere Partei sagt. Das EKG ist eine der grundlegenden Untersuchungen für alle kardiologischen Probleme, sei es ein Problem mit dem Herzrhythmus oder ein Problem mit der Blutzufuhr, und es ist unverzichtbar. Wenn Sie einen Arzt treffen, der Ihnen sagt, dass Sie an einer Myokardischämie leiden und Ihnen Medikamente verschreibt, ohne sich das EKG anzusehen, können Sie ihm ins Gesicht sagen: "Wie können Sie zu dem Schluss kommen, dass ich an einer Ischämie leide, wenn das Herz nicht an der richtigen Stelle ist! Sie glauben, Sie seien eine EKG-Maschine!"
Der Nachteil eines EKGs ist, dass es nur widerspiegelt, was in den wenigen Minuten, in denen Sie auf der Untersuchungsliege liegen, mit Ihrem Herzen geschieht. Wenn Sie sich zum Zeitpunkt der EKG-Untersuchung nicht unwohl fühlen, kann das EKG ein normaler Indikator sein; wie kann es dann widerspiegeln, was zu anderen Zeiten geschieht? Der folgende Test ist eine verbesserte Version eines EKGs.
2) Ambulante Elektrokardiographie:
Wenn 24 Stunden für den Arzt ein Auge auf Ihr Elektrokardiogramm zu halten ist nicht sehr realistisch, hat der Tiger Nickerchen Zeit, aber die 24-Stunden-Elektrokardiogramm ist wie ein 24-Stunden wird nie verärgert, pflichtbewusste Arzt, vollständige Aufzeichnung Ihrer Elektrokardiogramm Änderungen, zeichnen Sie Ihr Herz wollen den Arzt Dinge zu sagen. Dieser Test zielt auf 24 Stunden des Herzschlags regelmäßig ah, gibt es keine Ischämie und andere Fragen, wenn Sie wieder 24-Stunden-dynamische Elektrokardiogramm in der gleichen Zeit, können Sie eine Kletterübung zu tun, kann er auch als Belastungstest verwendet werden, um Ihre Aktivitäten nach der Blutversorgung des Herzmuskels zu bewerten. Wenn Sie das Gefühl haben, aus dem Präkordialbereich herauszufallen, ein Gefühl von Herzrasen haben, sich eines schnellen oder langsamen Herzrhythmus bewusst sind, nachts ein Engegefühl in der Brust haben, mit Erstickungsgefühlen aufwachen, ein Engegefühl in der Brust und Schmerzen in der Brust nach Aktivität haben. Dieses 24-Stunden-EKG ist ein wichtiges Instrument zur Bestätigung Ihrer Diagnose.
Natürlich ist ein ambulantes EKG nicht narrensicher, wenn Sie episodische präkordiale Beschwerden haben und am Tag des ambulanten EKGs kein Anfall auftritt, dann kann das ambulante EKG Ihr Problem nicht widerspiegeln, und Sie müssen sich darauf verlassen, dass Sie das ambulante EKG in der Vergangenheit viele Male verfeinern, um die Veränderungen im EKG zum Zeitpunkt des Anfalls zu erfassen. Wie Sie diese Einschränkung loswerden und Ihren Herzzustand jederzeit überprüfen können, ist der folgende Test.
3. koronare CT-Untersuchung:
Die Einführung der 64-Zeilen-CT und die Entwicklung der dynamischen Tracking-Technologie haben es uns ermöglicht, die Herzgefäße auf nicht-invasive Weise zu untersuchen, um das Vorhandensein und das Ausmaß von Verengungen in den Herzkranzgefäßen festzustellen. Von dieser Technik haben viele Patienten mit Engegefühl und Schmerzen in der Brust profitiert, die Angst vor Nadeln und dem Operationssaal haben. Das Hauptprinzip dieser Untersuchung besteht darin, dass ein Kontrastmittel intravenös gespritzt und eine Spiraluntersuchung der mit Kontrastmittel gefüllten Herzkranzgefäße mittels CT durchgeführt wird. Die einzelnen Scan-Schichten der Herzkranzgefäße werden dann mittels Bildkombinationstechnik zu einem Bild der Herzkranzgefäße zusammengesetzt.
Dieser Test ist nicht-invasiv, sicher, aber es gibt eine Reihe von Mängeln, ① Rhythmuskontrolle 64-Zeilen-CT erfordert die Herzfrequenz bei 60 Schlägen / min oder weniger kontrolliert werden, schneller 128-Zeilen-und Dual-Source-CT erfordert auch die Herzfrequenz so weit wie möglich in der 70 Schläge / min oder weniger kontrolliert werden; ② Koronar-CT zwischen dem Herzen der gewöhnlichen Untersuchung und Koronarangiographie, sondern auch und Koronarangiographie, wie die gleiche wie die Strahlung und Kontrast Schäden, wenn die Symptome Wenn die Symptome sehr deutlich sind, ist es besser, den bildgebenden Test zusätzlich zur Untersuchung zu tun, kann auch direkt behandelt werden; ③ erinnern Sie sich an diesen Satz, wenn die koronare CT-Untersuchung sagt, dass Sie keine koronare Herzkrankheit haben, ist die Glaubwürdigkeit dieses Satzes so hoch wie 99%, aber wenn die koronare CT-Untersuchung sagt, dass Sie koronare Herzkrankheit haben, ist die Glaubwürdigkeit dieses Satzes nur 70%.
4. koronare Angiographie:
Endlich ist es an der Zeit, über den König der Herz-Gefäß-Tests zu sprechen. Die Koronarangiographie ist viel älter als ich. 1959 wurde die erste Koronarangiographie von Dr. Sones vom Cleveland Medical Centre in den Vereinigten Staaten durchgeführt, so dass die Koronarangiographie auf eine Geschichte von fast 56 Jahren zurückblicken kann. Seit ihrer Einführung hat sich die Koronarangiographie aufgrund ihrer intuitiven und objektiven Eigenschaften zum Goldstandard für koronare Herzkrankheiten entwickelt.
Die Bedeutung des Gold-Index für die Diagnose der koronaren Herzkrankheit ist ein bisschen wie das Testament des Kaisers, der ja oder nein sagt. Unabhängig davon, welche Untersuchungen an den Herzkranzgefäßen durchgeführt wurden, hängt alles von den Ergebnissen der Koronarangiographie ab, solange eine Koronarangiographie durchgeführt wurde. Bei der Koronarangiographie wird ein kugelschreiberkerndicker Katheter aus der Oberschenkelarterie oder der Radialarterie in die Öffnung der Koronararterie eingeführt und durch die Methode der Kontrastmittelinjektion und der Bildentwicklung die Ausrichtung, die Anzahl und die Verformung der Koronararteriengefäße unter dem Kontrastmittel beobachtet; es werden das Vorhandensein, die Schwere und der Umfang von Koronararterienläsionen bewertet; es werden die funktionellen Veränderungen der Koronararterien bewertet, einschließlich des Spasmus der Koronararterien und des Vorhandenseins oder Nichtvorhandenseins der Seitenastzirkulation; gleichzeitig kann auch die linke Seite der Koronararterie berücksichtigt werden, und es werden die funktionellen Veränderungen der Koronararterien bewertet. Bewertung der funktionellen Veränderungen der Koronararterien, einschließlich des Spasmus der Koronararterien und der Seitenastzirkulation; gleichzeitig kann sie die Bewertung der Funktion des linken Herzens mit einbeziehen. Man kann sagen, dass diese Untersuchung im Grunde alle kardialen Untersuchungen mit Ausnahme der Elektrophysiologie abdeckt.
Die Risiken der Koronarangiographie konzentrieren sich auf: (1) das Eindringen von arterieller Plaque während der Punktion, was zu einer Ablösung der koronaren Plaque und einem Koronarspasmus führen kann; (2) ein Hämatom an der Punktionsstelle nach dem Eingriff; und (3) die Wirkung von Kontrastmitteln auf die Nierenfunktion. Es sei darauf hingewiesen, dass diese Risiken zwar vorhanden sind, aber durch eine präoperative Gefäßuntersuchung, eine angemessene postoperative Kompression zur Blutstillung und eine ausreichende Flüssigkeitszufuhr vermieden werden können.
Zusammenfassend lässt sich sagen, dass die Sicherheit der Koronarangiographie, wenn sie von einem erfahrenen Interventionisten und Team durchgeführt wird, nach wie vor sehr gut gewährleistet ist und kein Grund zur Sorge besteht. Die Vorteile der Koronarangiographie überwiegen ihre Nachteile, wenn man sie mit dem diagnostischen Nutzen für Patienten mit koronarer Herzkrankheit vergleicht.
Nun, hier werden Ihnen die wichtigsten vier Tests zur Diagnose der koronaren Herzkrankheit vorgestellt. Mit diesen vier Tests haben die Läsionen der Herzkranzgefäße im Grunde nichts zu verbergen.
Also, liebe Freunde, wenn Sie Anfälle von Engegefühl in der Brust, Schmerzen in der Brust und alle Arten von vermuteten Herzproblemen haben, die Sie auf Baidu finden, seien Sie nicht zu beschäftigt, Ihren Arzt zu fragen: Ist das eine koronare Herzkrankheit für mich.
Ohne die Unterstützung dieser Tests würde ein verantwortungsbewusster Kardiologe der westlichen Medizin Ihnen niemals blindlings sein Urteil mitteilen.
Denn sobald die Diagnose einer koronaren Herzkrankheit gestellt ist, betragen die Kosten für die lebenslange Medikation ein Vielfaches der Kosten für diese definitiven Tests auf koronare Herzkrankheiten.
最后,对于那些实在觉得医生开检查就是在骗钱的亲们,我啰嗦最后一句:知己知彼百战不殆、工欲善其事必先利其器、战略上要藐视对手战术上要重视对手、目的正确要比跑的快更重要...........!
Willkommen zu folgen und geben Sie eine andere Sicht der Medizin!
Vielen Dank für die Einladung zu dieser Frage!
Zwischen koronarer Herzkrankheit, Myokardinfarkt und Myokardischämie besteht ein enger Zusammenhang. Bei der koronaren Herzkrankheit und dem Myokardinfarkt handelt es sich um eine Verengung der Blutgefäße, die das Herz mit Blut versorgen, aufgrund von Atherosklerose, die zu einer unzureichenden Blutversorgung des Herzmuskels führt, was wiederum Symptome wie Engegefühl und Schmerzen in der Brust hervorrufen kann. Der Myokardinfarkt hingegen ist eine schwere Ischämie des Herzmuskels, die letztlich zur Nekrose von Herzmuskelzellen führt. Anhand dieser beiden Vorgänge wird deutlich, dass es sich bei der Myokardischämie um einen Zustand und nicht um eine Krankheit handelt. Aus der Sicht der Krankheitsklassifizierung können alle drei als koronare Herzkrankheit eingestuft werden. Es gibt viele Tests für die koronare Herzkrankheit, und Dr. Elf wird im Folgenden einige der wichtigsten davon vorstellen:
1、Elektrokardiogramm (EKG): wenn myokardiale Ischämie oder Nekrose auftritt, EKG kann oft sehen, einige Änderungen, und es zeigt dynamische Veränderungen, darüber hinaus nach den Anomalien der verschiedenen Ableitungen, kann es beurteilt werden, welche Wand des Herzens Ischämie oder Infarkt auftritt, und dann weiter ableiten, welche Blutgefäße Ischämie sein kann; diese Art von Test kann gesagt werden, um die bequemste und billig, aber die Schönheit der Mängel ist, dass EKG kann nicht beobachten, den Zustand der Blutgefäße direkt, so ist es nicht der goldene Index für die Diagnose der koronaren Herzkrankheit; diese Art von Test kann gesagt werden, um die bequemste und billig. Der Nachteil ist jedoch, dass das EKG den Zustand der Blutgefäße nicht direkt beobachten kann, so dass es kein goldener Indikator für die Diagnose der koronaren Herzkrankheit ist;

2, Koronarangiographie: Dies ist eine invasive Untersuchung, durch die arterielle Punktion, der Katheter wird in die Öffnung der Koronararterie, die Injektion des Kontrastmittels in sie, und die Beobachtung der Füllung Situation im Inneren des Blutgefäßes und die Geschwindigkeit des Blutflusses unter dem X-ray; diese Art der Untersuchung kann direkt sehen, die Situation im Inneren des Blutgefäßes, so ist es der goldene Index für die Diagnose der koronaren Herzkrankheit, aber der Nachteil ist, dass diese Art der Untersuchung ist invasive Untersuchung;
3、Koronar-CT: Bei dieser Methode wird ein Kontrastmittel durch eine oberflächliche Vene injiziert und eine CT-Bildgebung durchgeführt, so dass die Sicherheit höher ist als bei der direkten Arteriographie, aber da das Bild synthetisiert wird und bestimmte Anforderungen an den Herzrhythmus gestellt werden, ist die diagnostische Leistung geringer als bei der Koronararteriographie;
4, Platte Test: Dieser Test ist etwas ähnlich wie zu Fuß auf einem Laufband, durch verschiedene Mengen von Bewegung, um die Veränderungen in der Elektrokardiogramm zu beobachten, der Unterschied zwischen ihm und dem gewöhnlichen Elektrokardiogramm ist, dass es aktiv beobachten kann die Leistung der Ischämie unter der Last des Herzens, um die Arbeit zu tun; dieser Test ist nicht geeignet für die Patienten mit instabilen Bedingungen;
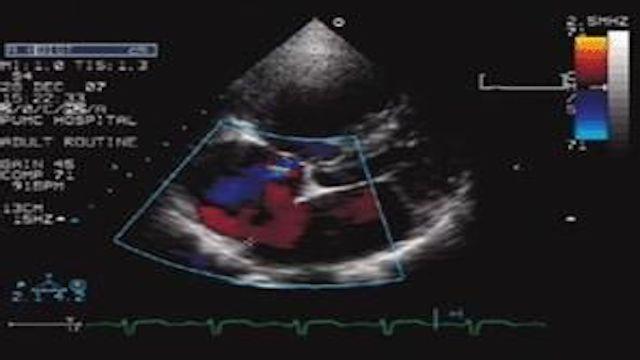
5, Herz-Ultraschall: Herz-Ultraschall ist auf den Herzmuskel und die innere Anatomie der Prüfung, kann es nicht direkt sehen, die Koronararterien, aber wenn es Myokard-Ischämie oder Nekrose, wird es sich auf die myokardiale Bewegung, so dass indirekt auf die Situation des Herzens Blutversorgung;
Die oben genannten führt mehrere häufig verwendete koronare Herzkrankheit Untersuchungsmethoden, für die breite Öffentlichkeit zu verstehen, auf die gut, am Ende, wenn zu verwenden, welche Prüfung ist am besten auf den Rat eines professionellen Arzt ist besser zu hören.
Vielen Dank für die Einladung! Diese Frage wurde schon mehrmals gestellt, aber das Thema ist so umfangreich, dass ich nur einen kurzen Überblick geben kann.
Koronare Herzkrankheit ist die Abkürzung für koronare atherosklerotische Herzkrankheit, natürlich, verursacht durch unzureichende Blutversorgung der Koronararterien oder Myokardinfarkt ist nicht nur Atherosklerose der Koronararterien, gibt es andere Gründe, aber die wichtigste, die häufigste, mehr als 95 Prozent von ihnen sind aufgrund der koronaren Atherosklerose, Stenose. Wenn wir also von koronarer Herzkrankheit sprechen, meinen wir koronare atherosklerotische Herzkrankheit.

Eine koronare Herzkrankheit kann eine Myokardischämie verursachen, wenn die Blutversorgung nur unzureichend ist, und eine Myokardischämie ist ein Myokardinfarkt, wenn die Ischämie schwerwiegend oder vollständig unterbrochen ist und zu einer ischämischen Nekrose des Myokards führt. Daher können sowohl die Myokardischämie als auch der Myokardinfarkt durch eine koronare Herzkrankheit verursacht werden, wenn auch in unterschiedlichem Ausmaß.
Einführung in einige häufig verwendete Screening-Methoden.
1. das Elektrokardiogramm. Eine Myokardischämie hat eine relativ niedrige Erkennungsrate (in der Regel weniger als 50 %), es sei denn, es liegt ein Angina-pectoris-Anfall vor, da sich das EKG während der Ischämie verändert und nach der Ischämie wieder erholt. Der Myokardinfarkt hat eine höhere Erkennungsrate, aber manchmal ist der Zeitpunkt der Untersuchung falsch gewählt (Pseudo-Besserungsphase) und er kann übersehen werden.
2. ambulantes Elektrokardiogramm.. Es handelt sich um die Untersuchung und Aufzeichnung des EKGs über 24 Stunden oder sogar länger. Auf diese Weise ist es möglich, EKG-Veränderungen während Episoden von Myokardischämie aufzuzeichnen, das Fehlen eines allgemeinen EKGs auszugleichen und einige Patienten mit schmerzloser (asymptomatischer) Myokardischämie zu erkennen.
3. die Belastungsprüfung. Es gibt Flachbett- (Laufen) oder Pedal- (Radfahren) Methoden, und die neuesten überwachen gleichzeitig auch die Atmungsfunktion. Die Belastung sollte im submaximalen Bereich liegen (Herzfrequenz auf der Grundlage des Alters und der Kriterien für den Stoffwechselwert). Denn wenn die Koronararterien bis zu einem bestimmten Grad (75 % oder mehr) verengt sind, ist die Fähigkeit zur Kompensation (Dilatation bei erhöhtem Blutbedarf, um die Blutversorgung zu gewährleisten) deutlich reduziert, und wenn die Belastung des Herzens bei körperlicher Betätigung zunimmt und eine erhöhte Blutzufuhr erforderlich ist, tritt eine Myokardischämie auf, und das Elektrokardiogramm verändert sich entsprechend. Mit dieser Methode können wahrscheinlich etwa 70 % der Patienten erkannt werden.
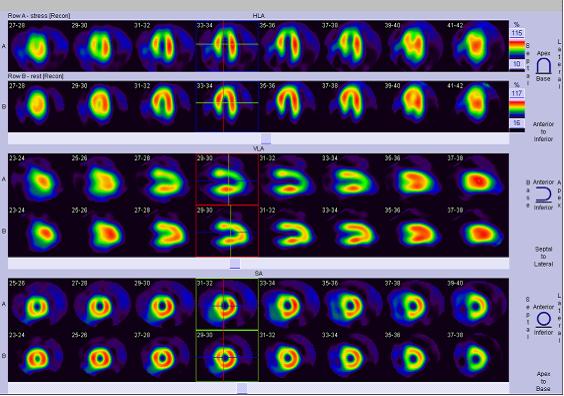
4) Myokardiale Perfusionsbildgebung unter Belastung mit NuklidenEs handelt sich um einen Belastungstest in Verbindung mit der nuklearen Myokardperfusionsbildgebung. Es handelt sich um einen Belastungstest in Verbindung mit einer Radionuklid-Myokardperfusionsbildgebung. Dabei werden Radionuklide (Isotope), die von den Herzmuskelzellen aufgenommen werden können, intravenös injiziert und durch die Blutgefäße zum Herzen gepumpt, damit sie von den Herzmuskelzellen aufgenommen werden können; bei fehlender Blutversorgung kann der Herzmuskel die Radionuklide nicht aufnehmen. Auf diese Weise wird die Blutversorgung dadurch bestimmt, wie viel Radionuklid sich im Herzmuskel befindet (konzentriert, spärlich). Unter Belastung lässt sich dann eine Ischämie oder ein Infarkt feststellen. Ist die Untersuchung während der Belastung in Ordnung, liegt keine Ischämie oder kein Infarkt vor; nimmt die Nuklidperfusion während der Belastung ab und ist sie in der Ruhephase normal, liegt eine Ischämie vor; gibt es weder während der Belastung noch in der Ruhephase eine Perfusion, bedeutet dies, dass das Blut versorgende Gefäß blockiert ist.
5. koronare CTA (CT-Koronarangiographie)Das Verfahren besteht darin, ein Jodkontrastmittel in ein Blutgefäß zu injizieren. Dabei wird ein Jod-Kontrastmittel in ein Blutgefäß gespritzt und die Koronararterien mit Hilfe der Computertomographie (CT) untersucht, um festzustellen, ob Fehlbildungen, Brücken im Herzmuskel, Plaque und Verengungen in den Koronararterien vorhanden sind. Der Vorteil dieser Methode ist, dass sie "nicht-invasiv" ist und kein Katheter in die Herzkranzgefäße eingeführt werden muss. Da es sich jedoch um eine Röntgenuntersuchung handelt, lassen sich Verkalkungen besser erkennen, aber es gibt Einschränkungen bei der Erkennung von Verengungen, die nicht so genau sind (dies hängt mit dem Gerät und den Fähigkeiten des Untersuchers zusammen), und außerdem beeinträchtigt ein schneller oder unregelmäßiger Herzschlag die Bildwirkung. Daher ist diese Methode am besten geeignet, um eine koronare Herzkrankheit auszuschließen, und weniger genau, um eine Stenose zu diagnostizieren. Außerdem werden während der Untersuchung 80-100 ml Jodkontrastmittel intravenös gespritzt. Erstens besteht die Möglichkeit einer Allergie (der Hauttest kann möglicherweise nicht erkannt werden), zweitens muss das Kontrastmittel über die Nieren ausgeschieden werden, was für die Nieren schädlich ist, und eine kleine Anzahl von Patienten kann eine "Kontrastmittelnephropathie" (Kontrastmittelnephropathie) mit Nierenschwäche oder -insuffizienz entwickeln, so dass vor und nach der Untersuchung eine "Hydratationsbehandlung" erforderlich ist. Daher ist es notwendig, vor und nach der Untersuchung zu "hydrieren".
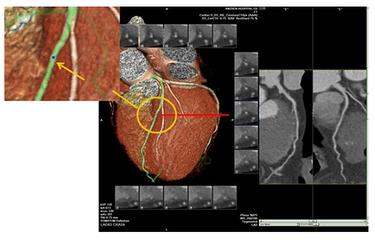
6. koronare Angiographie (perkutane transarterielle Koronarangiographie)Das Verfahren. Dabei wird eine Arterienpunktion durchgeführt (Radialarterie im Handgelenk oder Oberschenkelarterie an der Basis des Oberschenkels), um einen Katheter in die Öffnung der Koronararterie einzuführen, ein Jodkontrastmittel zu injizieren, um die Morphologie der Koronararterie und den Blutfluss zu betrachten und im Allgemeinen eine Koronararterienerkrankung mit einer Stenose von mehr als 50 Prozent zu diagnostizieren. Diese Methode ist derzeit der "Goldstandard" für die Diagnose der koronaren Herzkrankheit. Sie hat den Vorteil, dass sie genau ist (natürlich gibt es Fälle, in denen sie aufgrund des Projektionswinkels, der Erfahrung des Arztes, der Fehlbildung des Gefäßes usw. ungenau ist) und dass sie sofort nach der Entdeckung des Problems angewandt werden kann, wobei eine Ballondilatation oder ein Stent (und andere Techniken) eingesetzt werden, um die Koronararterie zu öffnen und die Blutzufuhr zu verbessern und das Problem gleichzeitig zu überprüfen und zu behandeln. Bei dieser Methode handelt es sich um ein minimalinvasives Verfahren mit bewährter Technik und ausgezeichneter Sicherheit. Da es sich jedoch um ein Verfahren handelt, gibt es Verletzungen, Risiken und das gleiche Problem mit Kontrastmitteln.
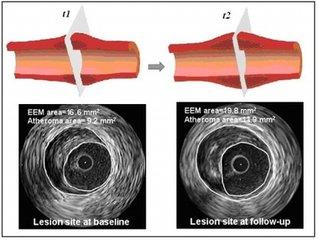
Wenn eine Koronarangiographie durchgeführt wird, kann sie auch durchgeführt werdenintravaskulärer UltraschallUntersuchung zur Bestimmung der atherosklerotischen Plaque
7. die EchokardiographieEs handelt sich um einen nicht-invasiven Test, der die Struktur und Funktion des Herzens untersucht. Es handelt sich um einen nicht-invasiven Test, der die Struktur und Funktion des Herzens untersucht. Ischämie oder Infarkt werden durch Untersuchung der Bewegung, Dicke usw. der Kammerwand festgestellt. Bei einer Ischämie ist die Bewegung der Kammerwand geschwächt und unkoordiniert, und das infarzierte Myokard ist verdünnt oder bewegt sich gar nicht (kontrahierend) oder bewegt sich sogar in die entgegengesetzte Richtung (kontrahierend), was medizinisch als "Kammerwandtumor" bezeichnet wird, und es kann auch ein "anhaftender Wandthrombus" vorliegen. Bei Patienten mit großen Infarkten kann die per Ultraschall gemessene Herzfunktion eingeschränkt sein.
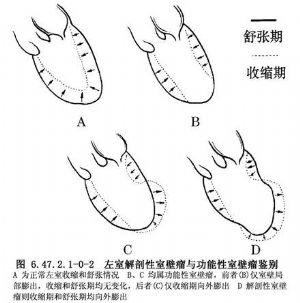
8. Herzmuskelenzyme (CK-MB) und Marker für Herzmuskelschäden(TnI, Troponin) kann das Troponin im Blut bei einer ischämischen Schädigung des Herzmuskels erhöht sein; bei einem Herzinfarkt können sowohl Troponin als auch die Herzenzyme erhöht sein.
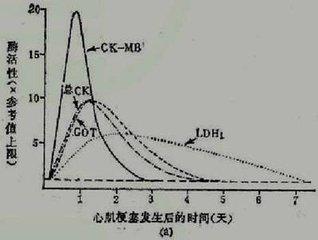
Dabei handelt es sich um ergänzende Screening-Methoden für Myokardischämie und -infarkt. In der TatAngina pectoris, Myokardinfarkt bei Myokardischämie是Sie haben ihre eigenen klinischen Manifestationen und MusterDie.Chirurg要Auf der Grundlage der KrankengeschichteDer PatientSymptome und Anzeichen für eine erste Beurteilung und zur Bestimmung der durchzuführenden Testsund dannIntegration der klinischen und untersuchungsspezifischen Bedingungen zur Bestimmung von Diagnose und Management. Daher können die Symptome der klinischen Episoden, das Muster der Episoden, die Art der Linderung und die Reaktion auf Medikamente eine gute Hilfe für die Diagnose des Arztes sein und sind ebenfalls wichtig und sollten nicht ignoriert werden.

(Bild aus dem Internet)
Hallo, ich bin Dr. Knowles Blue.
Zunächst einmal die Antwort, der volle Name der koronaren Herzkrankheit heißt koronare atherosklerotische Herzkrankheit, mit dem Fortschreiten der Krankheit, wird es verschiedene pathologische Zustände, einschließlich der stabilen Angina pectoris, instabile Angina pectoris, Myokardinfarkt, die üblicherweise in der Diagnose und Behandlung der koronaren Herzkrankheit Mittel, einschließlich gibt es Elektrokardiogramme, Ultraschall des Herzens, CTA der Koronararterien, Koronarangiogramme, Bluttests (Herzenzyme, Troponine), von denen jeder seine eigene hat Jeder dieser Tests hat seine eigenen Merkmale und seine eigene Rolle und kann sich gegenseitig ergänzen und bestätigen, aber nicht ersetzen. Werfen wir einen Blick auf diese Tests.
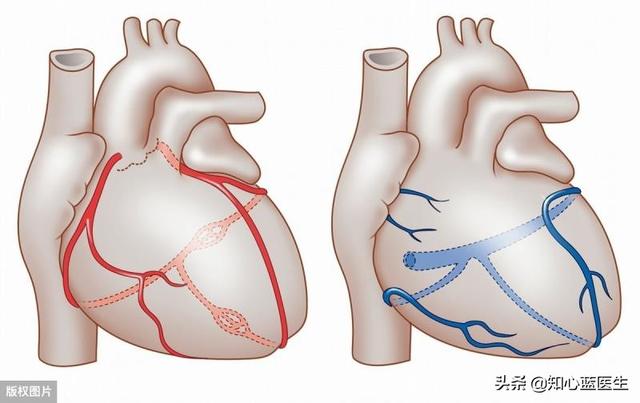
Das EKG ist wie ein elektrischer Stift, der die Elektrizität des Herzens misst, um den Zustand des Herzmuskels zu bestimmen
Das Elektrokardiogramm (EKG) wirkt wie ein elektrischer Stift, indem es die integrierten Vektoren dieser Bioelektrizitäten abbildet, und es gibt drei Arten von Elektrokardiogrammen, die derzeit gebräuchlich sind: das normale Elektrokardiogramm, das ambulante 24-Stunden-Elektrokardiogramm und das Belastungs-Elektrokardiogramm.
- Allgemeines EKG:Fast jeder, der schon einmal an einer Routineuntersuchung teilgenommen hat, hat schon einmal ein EKG gemacht, bei dem man sich auf eine Liege legt und Elektroden an Händen, Füßen und Brustkorb anbringt; die Untersuchung ist in wenigen Sekunden beendet, und anschließend wird ein Ausdruck der EKG-Wellenform erstellt. Diese Art der Untersuchung ist sehr bequem, schnell und relativ preiswert und kostet in der Regel nur 20 bis 30 Dollar.Sie tritt auf, wenn bei einer koronaren Herzkrankheit eine Myokardischämie auftritt, nicht aber, wenn keine Ischämie vorliegt, was bei Angina pectoris oder einem Myokardinfarkt der Fall ist.. Aber selbst wenn die Koronarstenose 75 Prozent erreicht, was auf dem besten Weg zur Diagnose einer koronaren Herzkrankheit ist, gibt es keine Möglichkeit, sie zu erkennen, wenn es keine Aktivität gibt und der Herzmuskel noch ausreichend mit Sauerstoff versorgt wird.Im anderen Fall, wenn es sich um einen Herzinfarkt handelt, zeigt das EKG Veränderungen, die einer "Narbe" ähneln, d. h. einer pathologischen Q-Welle.
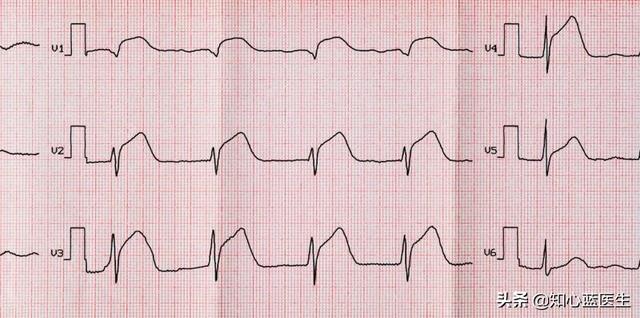
- 2Ambulantes 4-Stunden-Elektrokardiogramm:Ein normales EKG ist nur dann zu sehen, wenn ein Patient einen ischämischen Anfall erleidet, aber die Patienten befinden sich zum Zeitpunkt eines ischämischen Anfalls oft außerhalb des Krankenhauses, und wenn sie ins Krankenhaus kommen, kann es sein, dass sie sich in Remission befinden.Der Vorteil eines ambulanten 24-Stunden-EKGs liegt in der Möglichkeit, die kardialen Veränderungen eines Patienten über einen Zeitraum von 24 Stunden zu überwachen.Solange der Patient innerhalb von 24 Stunden vor der Untersuchung eine Myokardischämie erlitten hat, kann das ischämische EKG aufgezeichnet werden。

- Belastungs-ElektrokardiogrammWenn während der gesamten 24 Stunden, in denen das ambulante 24-Stunden-EKG getragen wurde, keine anstrengende Tätigkeit ausgeübt wurde, ist es möglich, dass in diesen 24 Stunden keine ischämischen Episoden aufgetreten sind, und ein anderes EKG, das so genannte Belastungs-EKG, kann dies dann ausgleichen.Der Patient wird gebeten, sich auf ein laufbandähnliches Gerät zu stellen und zu laufen, während das EKG überwacht wird. Wenn die Belastung eine bestimmte Intensität erreicht, kann sie einen ischämischen Anfall auslösen, woraufhin ein Ischämie-EKG aufgezeichnet werden kann, mit dem sich auch eine Myokardischämie diagnostizieren lässt.Natürlich birgt diese Art des Belastungs-EKGs gewisse Risiken und sollte nur unter dem Schutz eines erfahrenen Arztes durchgeführt werden.

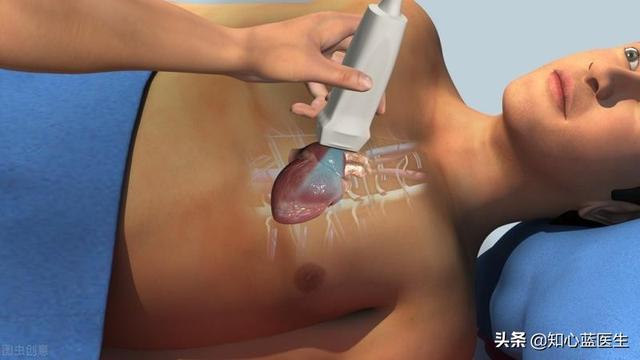
Der Herzultraschall ist wie ein Lineal, mit dem sich Größe, Beweglichkeit und Kontraktilität des Herzens
- Der Herzultraschall beruht auf dem Prinzip der SchallwellenEs empfängt die vom Herzen reflektierten Schallwellen und wandelt sie in Bilder auf dem Herz-Ultraschallgerät um, die eine direkte Messung der Größe der einzelnen Vorhöfe und Kammern des Herzens, der Kontraktionsfähigkeit des Herzens, des Zustands der Herzklappen und der Herztätigkeit ermöglichen.Mit einem Herzultraschall lässt sich jedoch in der Regel nicht direkt feststellen, ob eine Verengung oder Verstopfung der Herzkranzgefäße vorliegt.
- Leichtere Formen der Myokardischämie und der koronaren Herzkrankheit zeigen in der Regel keine Veränderungen der Herzgröße, der Herzkontraktilität oder der Herztätigkeit.Wenn also der Herzultraschall einen normalen oder im Wesentlichen normalen Befund ergibt, beweist dies nicht das Fehlen einer Myokardischämie oder einer koronaren Herzkrankheit.
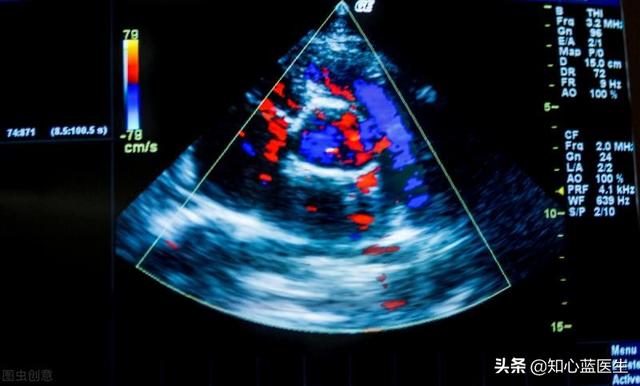
- Schwere Myokardischämie Eine koronare Herzkrankheit oder sogar ein relativ großer Myokardinfarkt lässt sich im Herzultraschall deutlich als Veränderung der Herzkontraktilität erkennenVeränderungen in der Herzmuskeltätigkeit und sogar Anomalien in der Funktion der Herzklappen. Auf diese Weise lässt sich indirekt ableiten, dass der Herzmuskel unter einer schweren Ischämie leidet.
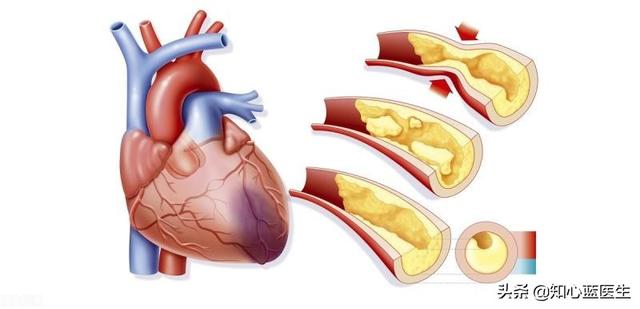
Koronare CTA und Koronarangiographie sind wie ein Klempner, der Rohre inspizieren und reparieren kann
Die Koronararterien dienen der Blutversorgung des Herzens selbst, sie sind also so etwas wie die Rohrleitungen, die das Innere eines Hauses mit Wasser versorgen. Koronare CTA und Koronarangiographie sind die Klempner, die direkt in die Koronararterien sehen können.
- 冠Pulse CTA ist ein junger KlempnerKoronare CTA ist eigentlich eine Art von CT-Untersuchung, bei dieser Art von CT wird eine Art von Medikament durch die Handvene injiziert, diese Art von Medikament ist das Kontrastmittel, wenn das Kontrastmittel in die Koronararterie fließt, wird es den Schatten dieser Koronararterie zeigen, und es kann beurteilen, ob es eine Blockade oder Verengung der Koronararterie gibt.Die Hauptstämme der Koronararterien und einige der größeren Äste sind deutlicher zu sehen, während die kleineren Äste weniger gut zu erkennen sind.
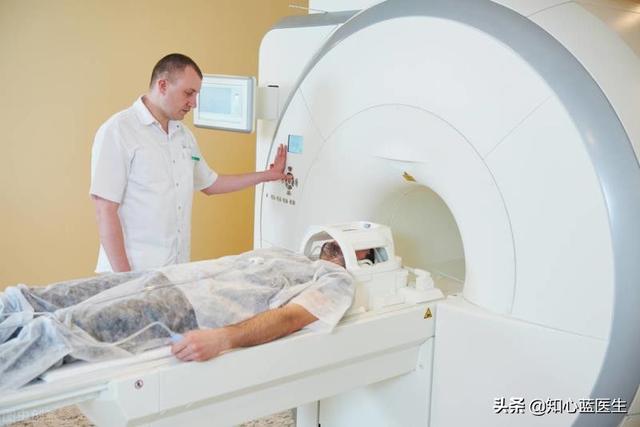
- Die Koronarangiographie ist eine fortschrittliche Methode der AbleitungKoronarangiographie: Das Prinzip der Koronarangiographie ähnelt der koronaren CTA, aber die Koronarangiographie ist ein invasiver Test, bei dem ein Schlauch durch eine Arterie in der Hand oder im Oberschenkel zu den Koronararterien des Herzens geführt wird, wo ein Kontrastmittel direkt in die Koronararterien gespritzt wird, und die Morphologie der Koronararterien auf einer Filmkamera (DSA) dargestellt wird.Dieser Test ist der Goldstandard für die Diagnose der koronaren Herzkrankheit. Mit ihm können nicht nur der Hauptstamm und die großen Äste der Koronararterien, sondern auch einige der kleineren Äste dargestellt werden. Er gilt als fortschrittlicher Klempner, vor allem weil er nicht nur zur Diagnose der koronaren Herzkrankheit, sondern auch zur Einbringung von Ballons oder Stents usw. durch diesen Katheter zur Behandlung verwendet werden kann, was als Koronarinterventionstherapie bezeichnet wird.

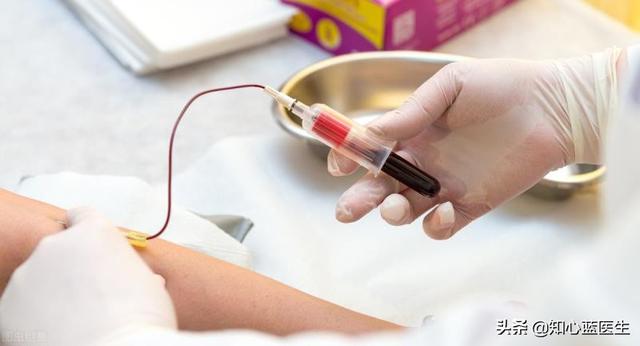
Bluttests (Herzenzyme, Troponin) wirken wie ein Wachhund mit einem scharfen Geruchssinn, um Myokardischämieprodukte zu erkennen
Zu den hämatologischen Tests, die für die Diagnose der koronaren Herzkrankheit verwendet werden, gehören vor allem Herzenzyme und Troponin, die ursprünglich in normalen Herzmuskelzellen vorkommen und nicht ins Blut übergehen. Wenn jedoch eine schwere Ischämie im Herzmuskel auftritt und es zu einem Herzinfarkt kommt, werden die Herzmuskelzellen nekrotisch, und diese Substanzen laufen aus den Herzmuskelzellen ins Blut über, während das Blut nicht ins Blut übergeht.Wir können diese Substanzen durch eine Blutentnahme aus einer Vene nachweisen und indirekt darauf schließen, dass der Herzmuskel zu diesem Zeitpunkt stark geschädigt oder nekrotisch ist.
Zusammenfassend ist die koronare Herzkrankheit der allgemeine Begriff für diese Krankheit, die Myokardischämie ist die pathophysiologische Veränderung dieser Krankheit, stabile Angina, instabile Angina und Myokardinfarkt sind die verschiedenen Schweregrade der ischämischen Zustände dieser Krankheit. Elektrokardiographie, Herzultraschall und Hämatologie sind allesamt indirekte Mittel, um festzustellen, ob das Myokard ischämisch und nekrotisch ist oder nicht. Die koronare CTA und die Koronarangiographie werden beide zur direkten Beobachtung von Koronararterienläsionen mit Hilfe von Kontrastmitteln eingesetzt. Die koronare CTA ist nicht invasiv, bequem, relativ kostengünstig und kann die größeren Koronararterien und ihre Verzweigungen beobachten; die Koronarangiographie ist invasiv, relativ teuer und kann die verschiedenen großen und kleinen Verzweigungen der Koronararterien beobachten; sie ist der Goldstandard für die Diagnose der Koronararterienerkrankung und kann zur Durchführung von interventionellen Koronarbehandlungen wie Ballondilatation oder Stentimplantation bei schwerer Koronararterienerkrankung verwendet werden. Sie ist der Goldstandard für die Diagnose der koronaren Herzkrankheit, und bei schwerer koronarer Herzkrankheit kann eine Ballondilatation oder eine Stentimplantation durchgeführt werden.
Folgen Sie Dr. Know Your Heart Blue, um mehr über das Herz zu erfahren.
Um diese Frage zu beantworten, müssen wir zunächst die Unterschiede und Überschneidungen zwischen den drei Konzepten der koronaren Herzkrankheit, des Herzinfarkts und der Myokardischämie klären.
Koronare Herzkrankheit bezieht sich auf den Grad der Verengung der Koronararterien von mehr als 50%, auf der Grundlage der koronaren Atherosklerose, eine Reihe von Herz-Kreislauf-Erkrankungen zusammen, chronische koronare Herzkrankheit durch stabile Angina pectoris Problem begleitet wird als koronare Herzkrankheit, durch koronare Arterienverengung oder Blockade durch akute koronare Syndrom verursacht, gehört auch zu den koronaren Herzkrankheit, also, wenn aus dem Anwendungsbereich der Krankheit, akuten Infarkt tritt in der Kategorie der koronaren Herzkrankheit ist in den Anwendungsbereich der koronaren Herzkrankheit, und die Koronare Herzkrankheit Patienten, wie man das Risiko eines plötzlichen akuten Infarkts zu identifizieren, ist eine sehr wichtige Sache.

Über myokardiale Ischämie, gibt es mehr Missverständnisse, einige Freunde erscheinen oft Engegefühl in der Brust, Herzklopfen und andere unangenehme Symptome, sie denken, sie haben myokardiale Ischämie, aber in der Tat, die Blutversorgung des Myokards ist vor allem durch die Koronararterien, und die Koronararterien sind in der Regel verengt, wenn der Grad der Stenose ist nicht mehr als 50%, im Grunde nicht auf die Myokard-Blutversorgung, und es gibt keine myokardiale Ischämie, daher in der Regel nur die Patienten mit bestätigten koronaren Herzkrankheit kann myokardiale Ischämie haben. Daher können in der Regel nur Patienten mit bestätigter koronarer Herzkrankheit eine Myokardischämie haben, und wenn Engegefühl in der Brust, Herzklopfen und andere Beschwerden zusätzlich zur Myokardischämie auftreten, kann dies auf das Menopausensyndrom, vegetative Nervenstörungen und andere Probleme zurückzuführen sein, die dadurch verursacht werden.

Wie genau stellt man eine koronare Herzkrankheit, einen Herzinfarkt und eine Myokardischämie fest? Die folgenden Tests sind oft unerlässlich.
Elektrokardiographie
Das Elektrokardiogramm (EKG) ist ein wichtiger Test zum Nachweis einer Myokardischämie, der nicht invasiv und einfach durchzuführen ist und direkt abgelesen werden kann. Wenn ein Patient mit koronarer Herzkrankheit eine unzureichende Blutzufuhr zum Herzmuskel hat, ohne dass Symptome wie Engegefühl in der Brust und Angina pectoris auftreten, kann dies im Allgemeinen durch ein EKG vollständig charakterisiert werden. Bei Patienten, bei denen der Verdacht auf einen plötzlichen Herzinfarkt besteht, sollte innerhalb von 10 Minuten nach dem Auftauchen des Patienten eine Standard-EKG-Untersuchung mit 12 Ableitungen durchgeführt werden, und anhand des EKGs kann zunächst festgestellt werden, ob es sich um einen Herzinfarkt handelt und ob ein Hinterwandinfarkt und andere Probleme vorliegen. Wenn das EKG normal ist, der Brustschmerz aber ohne Linderung anhält, kann das Infarktproblem nicht ausgeschlossen werden und das EKG sollte nach einem Intervall von 5-10 Minuten erneut untersucht werden.

Der Nachteil der EKG-Untersuchung besteht darin, dass sie hauptsächlich die elektrokardiographische Situation während der Untersuchungszeit widerspiegelt, wenn sie zufällig zu einem Zeitpunkt untersucht wird, an dem keine Ischämie im Myokard vorliegt und alle anderen Aspekte der Herzleistung normal sind, dann werden einige potenzielle Probleme der Herz-Kreislauf-Erkrankung möglicherweise nicht genau widergespiegelt, aber es ist auch sehr schwierig für uns, die EKG-Untersuchung rechtzeitig durchzuführen, wenn der Körper ein Engegefühl in der Brust hat, so dass diese Art der Untersuchung, eine Art Vorabbeurteilung der Untersuchung, hat aber auch gewisse Einschränkungen.
Screening auf Myokardverletzungsmarker
Wenn der Herzmuskel ischämische Probleme entwickelt, können die langfristigen Auswirkungen oder die kurzfristigen schweren Auswirkungen (wie die Auswirkungen eines akuten Infarkts) zu einer chronischen oder akuten Schädigung des Herzmuskels führen, und es gibt einige charakteristische Tests zur Charakterisierung von Herzmuskelschäden, wenn eine Schädigung des Herzmuskels vorliegt.

Kardiales Troponin ist ein Marker für Myokardverletzungen bei akutem Infarkt und instabiler Angina pectoris. Wenn das Testergebnis negativ ist, kann der Infarkt in den meisten Fällen ausgeschlossen werden, aber in Ermangelung eines solchen Tests kann es auch als alternativer Marker für Myokardverletzungen durch Kreatinkinase-Isoformen verwendet werden, und bei Patienten mit Brustschmerzen, die im Frühstadium der Untersuchung ein negatives kardiales Troponin aufweisen, kann die Untersuchung nach einem Intervall von 4~6 Stunden wiederholt werden, und wenn sie immer noch negativ ist, kann der Infarkt im Anfangsstadium ausgeschlossen werden. Ein Infarkt kann ausgeschlossen werden, aber es sollte beachtet werden, dass bei Patienten mit ischämischen Brustschmerzen und bei Patienten mit elektrokardiographischen Veränderungen die Behandlung nicht verzögert werden sollte, weil man auf die Ergebnisse des Markertests wartet.
Untersuchung im Rahmen des Herzbelastungstests
Wie bereits erwähnt, ist das EKG nur in der Lage, den Gesundheitszustand des Herzens zum Zeitpunkt der Untersuchung wiederzugeben, nicht aber den ischämischen Zustand des Herzens nach bestimmten Belastungen, und kardiale Stresstests sind eine nützliche Ergänzung zum Screening stabiler Myokardischämieprobleme bei koronarer Herzkrankheit. Kardiale Stresstests, einschließlich des Plattenbelastungstests, der Stressechokardiographie, der myokardialen Kernspintomographie und der Magnetresonanztomographie, sind nützlich für die Erkennung von ischämischen Brustschmerzen.
Koronare CTA
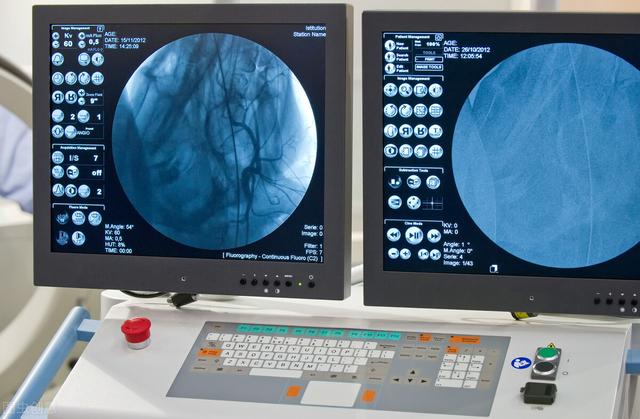
Bei der koronaren CTA handelt es sich um eine CT-Untersuchung der Koronararterien in Kombination mit einer Angiografie, mit der eine koronare Herzkrankheit diagnostiziert und die Lage der koronaren Plaques, insbesondere das Ausmaß der verkalkten Plaques, untersucht und beurteilt werden kann. Mit der koronaren CTA kann auch beurteilt werden, ob der Blutfluss an der Stelle des Stents bei Patienten mit koronarer Herzkrankheit, denen Stents implantiert wurden, reibungslos verläuft, und gleichzeitig können bei Patienten, die unter Brustschmerzen leiden, mit der koronaren CTA-Untersuchung Probleme wie Aorten-, Lungen- und Pneumothorax-Probleme erkannt werden. Bei Patienten mit Brustschmerzen kann die koronare CTA zum Screening auf Aorten-, Lungen- und Pneumothorax-Probleme eingesetzt werden, sie wird jedoch nicht für Patienten mit hochgradigem Verdacht auf akute Infarktprobleme empfohlen.
Koronarangiographie
Die Koronarangiographie ist nach wie vor der Goldstandard für die klinische Diagnose der koronaren Herzkrankheit, mit dem Nachteil, dass sie die Verwendung von Kontrastmitteln und invasive interventionelle Verfahren erfordert. Zur Beurteilung des Grades der Koronararterienstenose kann die Koronarangiographie die funktionellen Veränderungen der Koronararterien bewerten, einschließlich des Koronararterienspasmus und des Vorhandenseins oder Nichtvorhandenseins von Kollateralkreisläufen; gleichzeitig kann sie auch die Bewertung der Linksherzfunktion usw. berücksichtigen. Darüber hinaus sollte bei Patienten mit plötzlich auftretenden Brustschmerzen und hochgradigem Verdacht auf einen akuten Infarkt ein Stent so früh wie möglich implantiert werden, wenn keine Kontraindikation vorliegt. Darüber hinaus sollte bei Patienten mit plötzlich auftretenden Brustschmerzen und dringendem Verdacht auf einen akuten Infarkt so früh wie möglich eine Koronarangiographie durchgeführt werden, wenn keine Kontraindikation besteht. Wenn sich bestätigt, dass ein Stent in den infarzierten Bereich eingebracht werden kann, um den Blutfluss wiederherzustellen, sollte ein Stent direkt implantiert werden, um den Blutfluss so schnell wie möglich zu öffnen, damit die durch den akuten Infarkt verursachten Myokardschäden minimiert werden.
Koronare Herzkrankheit, Myokardinfarkt oder Myokardinfarkt, Myokardischämie, diese Begriffe sind sehr vertraut zu jedermann. Allerdings werden vorsichtige Freunde feststellen, dass oft eine solche Situation begegnen: der Arzt, um die Ergebnisse der Elektrokardiogramme zu bekommen, nach dem Lesen, dass "es Myokardischämie Leistung", aber wenn Sie den Arzt fragen, ist dies nicht koronare Herzkrankheit, wird der Arzt sagen, "ist nicht koronare Herzkrankheit, kann nicht bestimmt werden! "......
Daraus wird ersichtlich, dass es sich bei der Myokardischämie, der koronaren Herzkrankheit und dem Myokardinfarkt um unterschiedliche klinische Konzepte handelt, und auch die Kriterien für die Diagnosestellung und die erforderlichen klinischen Techniken sind unterschiedlich.
Niedrigste Diagnoseschwelle und häufigste - Myokardischämie
Würde man die drei oben genannten Konzepte nach ihrer klinischen Prävalenz klassifizieren, so wäre die Myokardischämie die häufigste, da sie die niedrigste Diagnoseschwelle hat.Schlussfolgerung einer "Myokardischämie" allein auf der Grundlage eines routinemäßigen 12-Kanal-EKGs。
Nach der Definition der koronaren Herzkrankheit im Lehrbuch der Inneren Medizin ist die koronare Herzkrankheit eine Herzerkrankung, die durch eine atherosklerotische Verengung oder einen Verschluss der Koronararterien (Herzkranzgefäße) verursacht wird, die das Herzmuskelgewebe mit Blut versorgen, was zu einer Ischämie, Hypoxie oder Nekrose des Herzmuskels führt. Streng genommen.Myokardischämie ist eine häufige Manifestation der koronaren Herzkrankheit, und bei Patienten mit koronarer Herzkrankheit ist es im Allgemeinen sicher, dass sie eine Myokardischämie haben; allerdings reichen die Symptome einer Myokardischämie nicht aus, um die Diagnosekriterien für eine koronare Herzkrankheit zu erfüllen.
Das Konzept der Myokardischämie tauchte erstmals in diagnostischen Lehrbüchern als eine häufige EKG-Veränderung auf. Mediziner entdeckten die "Zeichen" der Myokardischämie auf der Grafik des Elektrokardiogramms, wenn eine Ischämie in einem Teil des Herzmuskels auftritt, die die elektrische Repolarisation des Herzens beeinträchtigt, was wiederum zur Entwicklung einer Ischämie imST-Streckensenkung oder T-Wellen-Inversion in den entsprechenden AbleitungenDies ist die grundlegendste Basis, auf der Kliniker eine Myokardischämie beurteilen.
Es gibt einige Dinge, die Sie über die Myokardischämie wissen sollten:
- Eine Myokardischämie wird nicht immer durch eine koronare Herzkrankheit verursacht; ein Spasmus der Koronararterien kann ebenfalls Symptome einer Myokardischämie hervorrufen;
- Eine Myokardischämie ist nicht immer persistent, und bei einer Reihe von Patienten treten im EKG intermittierende Symptome einer Myokardischämie auf;
- Eine Myokardischämie geht nicht immer mit offensichtlichen Symptomen wie Schmerzen und Engegefühl in der Brust einher, und eine asymptomatische Myokardischämie ist häufig.
Koronare Herzkrankheit - es ist nicht leicht, diesen "Hut" aufzusetzen!
Koronare Herzkrankheit, der volle Name ist koronare atherosklerotische Herzkrankheit, die meisten Menschen denken, dass koronare Herzkrankheit ist eine Krankheit, aber in der Tat, koronare Herzkrankheit ist eine große Klasse von Krankheiten, die sich aus vielen Arten von Krankheiten.Für die verschiedenen Arten der koronaren Herzkrankheit gelten unterschiedliche Behandlungsprinzipien, der Grad der Dringlichkeit der Behandlung und so weiter!
Bereits 1979 hatte die Weltgesundheitsorganisation die koronare Herzkrankheit in fünf Typen eingeteilt: okkulte koronare Herzkrankheit, Angina pectoris, Myokardinfarkt, ischämische Kardiomyopathie und plötzlicher Tod. Diese Einteilung ist klassisch, doch mit der Zeit plädieren immer mehr Experten für eine Unterteilung der koronaren Herzkrankheit in zwei Hauptkategorien:
- Chronische koronare Herzkrankheit: unterteilt in stabile Angina pectoris, ischämische Kardiomyopathie und schleichende koronare Herzkrankheit;
- Akutes Koronarsyndrom (ACS): Dazu gehören instabile Angina pectoris (UA), Myokardinfarkt ohne ST-Strecken-Elevation (NSTEMI) und ST-Strecken-Hebungsinfarkt (STEMI).
Früher hatten wir den Eindruck, dass die stabile koronare Herzkrankheit häufiger vorkommt, aber klinisch gesehen werden akute Koronarsyndrome jetzt immer häufiger.
Die Diagnose und Klassifizierung der koronaren Herzkrankheit basiert häufig auf einer Kombination aus klinischen Symptomen, Risikofaktoren, Elektrokardiogramm, Labortests und Bildgebung. Allerdings.Von allen Untersuchungen ist die Koronarangiographie diejenige, die den direkten Nachweis einer Gefäßerkrankung erbringen kann und daher als "Goldstandard" für die Diagnose der koronaren Herzkrankheit gilt.。
Bei den meisten Patienten mit Verdacht auf eine schwere koronare Herzkrankheit empfehlen die Ärzte eine Koronarangiographie, um den Grad der Verengung der Koronararterien im Detail zu bestimmen.
Für einen Teil der Bevölkerung, der kein hohes Risiko für eine Koronararterienerkrankung aufweist, empfehlen Ärzte jedoch manchmal ein Screening auf Koronararterienverengungen mit Hilfe der koronaren CTA-Technologie.Obwohl die Genauigkeit der koronaren CTA noch weit von der der Koronarangiographie entfernt ist, reicht sie aus, um Patienten auszuschließen, bei denen eine koronare Herzkrankheit negativ ist.
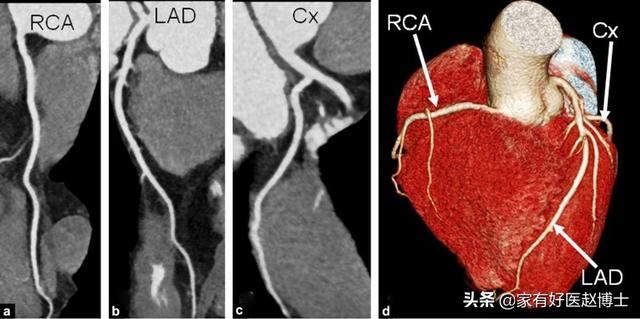
Myokardinfarkt - ein Wettlauf nach unten
Der Myokardinfarkt ist eine tödliche Erkrankung, die durch einen akuten Verschluss der Herzkranzgefäße verursacht wird und zu einer akuten Nekrose des nachgeschalteten blutversorgenden Herzmuskelgewebes führt. Der Myokardinfarkt ist in der akuten Phase hochgradig tödlich und erfordert eine dringende Wiederbelebung.
In der Notaufnahme.Jeder Patient mit plötzlichen starken Brustschmerzen muss auf einen Myokardinfarkt untersucht werden, und die am häufigsten verwendeten Instrumente sind die Elektrokardiographie und die Erstellung von Herzenzymprofilen.Im Allgemeinen sind bei Myokardinfarktpatienten die mit dem Enzymspektrum des Herzens zusammenhängenden Indikatoren deutlich erhöht, und wenn das Elektrokardiogramm eine typische ST-Segment-Hebung aufweist, handelt es sich um einen ST-Segment-Hebungs-Myokardinfarkt; wenn keine ST-Segment-Hebung vorliegt, handelt es sich häufig um einen Nicht-ST-Segment-Hebungs-Myokardinfarkt.
Grundsätzlich ist die Diagnose eines Herzinfarkts eine, die in der Notaufnahme in einem Wettlauf mit der Zeit gestellt werden muss. Nach der Diagnose werden Patienten mit akutem Herzinfarkt sofort in das Katheterlabor zur Koronarangiographie geschickt, wenn sie sich in Krankenhäusern mit den richtigen Bedingungen befinden. Der Hauptzweck des Angiogramms besteht zu diesem Zeitpunkt nicht darin, die Diagnose der Krankheit zu bestätigen, sondern dazu beizutragen, die blockierten Blutgefäße für eine endovaskuläre Behandlung schnell zu öffnen.
Okay, folgen Sie der "Familie guter Arzt Dr. Zhao", bitte teilen Sie dieses medizinische Wissen, um die Freunde, die es brauchen!

Welcher Zusammenhang besteht zwischen koronarer Herzkrankheit, Myokardinfarkt und Myokardischämie? Koronare Herzkrankheit und Myokardinfarkt sind beides Krankheiten, und die Myokardischämie ist ein Krankheitszustand; alle drei können als koronare Herzkrankheit eingestuft werden.
Unter koronarer Herzkrankheit versteht man die Verengung der Blutgefäße aufgrund von Arteriosklerose in den Herzgefäßen, die zu einer unzureichenden Blutversorgung des Herzmuskels führt, was wiederum ein Engegefühl in der Brust und Schmerzen in der Brust zur Folge hat.
Wenn die Koronararterien vollständig verschlossen sind und der von den Blutgefäßen versorgte Herzmuskel nicht mehr ernährt wird und nekrotisch ist, spricht man von einem Herzinfarkt. Im Allgemeinen wird er durch eine schwere Myokardischämie verursacht, die letztlich zur Nekrose von Herzmuskelzellen führt. Daher ist die Myokardischämie ein Krankheitszustand, der eng mit dem Auftreten eines Myokardinfarkts verbunden ist.
Zusammengefasst: Die koronare Herzkrankheit ist eine sehr große Kategorie, die Myokardischämie ist ein Krankheitszustand, und der Myokardinfarkt ist die schwerwiegendste Folge der koronaren Herzkrankheit.
Welche Untersuchungen werden zur Erkennung von koronarer Herzkrankheit, Herzinfarkt und Myokardischämie durchgeführt?
1. körperliche Untersuchung
In der Regel führt der Arzt eine Voruntersuchung des Patienten durch, um den Grundzustand des Patienten festzustellen, z. B. ob er aufrecht sitzt und atmet, ob Zyanose, Jugularvenenverengung, Ödeme usw. vorliegen. Der Arzt beobachtet auch, ob es Anomalien der Herzspitze, Kapillarpulsationen und anormale Veränderungen der Pulsfrequenz durch Berührung gibt. Schließlich wird mit dem Stethoskop beobachtet, ob anormale Veränderungen der Herztöne, Herzgeräusche und Perikardreibungsgeräusche sowie eine anormale Herzfrequenz vorliegen.
2. labortechnische Untersuchungen
Zu den Laboruntersuchungen gehören Routine-Blutuntersuchungen, Routine-Urinuntersuchungen und eine Reihe biochemischer Tests, darunter die Messung von Troponin, Myoglobin und Herzenzymen, die für die Feststellung eines Herzinfarkts erforderlich sind.
3. das Elektrokardiogramm
Das Elektrokardiogramm ist ein nicht-invasiver, kostengünstiger und praktischer Test, der sich gut für die Diagnose von Herzrhythmusstörungen und für die Ermittlung der Ursachen und der Art der verschiedenen auftretenden Herzrhythmusstörungen eignet.
Eine weitere sehr wichtige klinische Funktion des EKGs ist die Diagnose der Myokardischämie. Wenn eine Myokardischämie auftritt, zeigt sich dies im EKG mit den Veränderungen des Verletzungs-EKGs, daher ist das EKG sehr wichtig für die vorläufige Beurteilung des Ortes und des Bereichs der Myokardischämie und die Diagnose des akuten Myokardinfarkts, einschließlich der Lokalisierung der Diagnose und der Beurteilung des Zustands der Krankheit usw.!
Darüber hinaus kann das EKG bei der Diagnose von Störungen des Elektrolytstoffwechsels helfen. Hypokaliämie, Hyperkaliämie und Hypokalzämie werden im EKG spezifisch verändert, so dass der Arzt feststellen kann, ob eine Elektrolytstörung vorliegt.

4. ambulantes Elektrokardiogramm
Ambulantes Elektrokardiogramm (EKG): Auch als Holter-Test bekannt, kann das EKG-Signal 24-72 Stunden lang kontinuierlich aufgezeichnet werden, was die Erkennung von nicht anhaltenden Herzrhythmusstörungen, insbesondere von vorübergehenden Herzrhythmusstörungen und transitorischen ischämischen Episoden, verbessert und für die Diagnose verschiedener Arten von Herzrhythmusstörungen, die Ursachen von Ohnmacht, das Verständnis der Funktionsweise von Herzschrittmachern und die Ergreifung von Maßnahmen zur Vorbeugung des plötzlichen Todes wichtig ist.
5 Herz-Ultraschall
Die Herzultraschalluntersuchung dient dazu, Veränderungen in der Struktur des Herzens festzustellen. Die Herzultraschalluntersuchung kann Aufschluss darüber geben, ob Brüche oder Verdickungen der Vorhof- und Kammerwände vorliegen, ob die Vorhöfe und Kammern vergrößert sind, ob eine Verengung oder ein unzureichender Verschluss der Herzklappen vorliegt, ob die systolische und diastolische Funktion des Herzens normal ist und ob die Auswurffraktion normal ist.
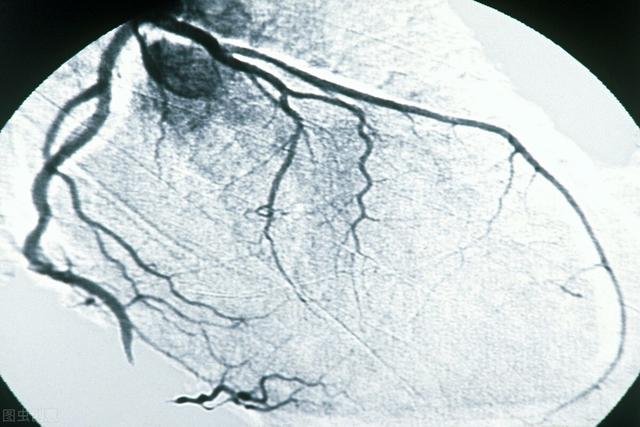
6. koronare Angiographie
Die Koronarangiographie ist derzeit der "Goldstandard" für die Diagnose der koronaren Herzkrankheit. Der Katheter wird in die Öffnung der Koronararterie eingeführt, und eine kleine Menge Kontrastmittel wird injiziert, um den Blutfluss der Koronararterie darzustellen, den Blutfluss der Koronararterie und die anatomische Situation dynamisch zu beobachten, die Art, die Lage, den Umfang und den Grad von Koronararterienläsionen zu verstehen und die Koronararterien auf Fehlbildungen, Verkalkungen und die Bildung von Kollateralkreisläufen zu beobachten.
Koronare Herzkrankheit, Myokardinfarkt und Myokardischämie lassen sich in der Regel durch die oben genannten Tests besser feststellen. Die Erkennung von Herzkrankheiten ist eine sehr komplexe Angelegenheit. Wenn Sie also den Verdacht haben, dass Sie Probleme mit Ihrem Herzen haben, müssen Sie ins Krankenhaus gehen, um die Diagnose zu bestätigen!
Ich bin Apothekerin Wang, die sich der Aufgabe verschrieben hat, das komplexe und schwierige Wissen über Krankheiten in einfachen Worten zu erklären, um Ihnen zu helfen, Ihren Körper zu managen. Ihr Lob ist meine größte Motivation! Wenn auch Ihre Familienmitglieder ähnliche Probleme haben, geben Sie diesen Artikel bitte an sie weiter!
Koronare Herzkrankheit koronare Herzkrankheit (KHK), die als koronare Herzkrankheit, meist durch atherosklerotische Läsionen der Koronararterien verursacht, kann auch durch koronare Arterien Spasmus, einer der oben genannten Faktoren oder die beiden zusammen, was zu koronaren Lumen Verengung oder Obstruktion, was in Myokard-Ischämie, Hypoxie durch Herzkrankheit verursacht, sind bekannt als koronare Herzkrankheit, auch bekannt als ischämische Herzkrankheit (IHD).
Zu den Ursachen, die zu Myokardischämie und Hypoxie führen können, gehören neben der koronaren Atherosklerose auch Entzündungen (z. B. rheumatische, syphilitische, Kawasaki-Krankheit, vasookklusive Vaskulitis usw.), Embolien, Spasmen, Bindegewebserkrankungen, Traumata und angeborene Anomalien.
Da die koronare Atherosklerose die vorherrschende Ursache ist, wird die koronare Herzkrankheit häufig als klinische Alternative zur koronaren atherosklerotischen Herzkrankheit verwendet.
Ursachen und Risikofaktoren
Die Ursache der koronaren Atherosklerose ist nicht bekannt, aber es wird allgemein angenommen, dass ein starker Zusammenhang mit den folgenden Risikofaktoren besteht
1) Dyslipidämie: Erhöhtes Low-Density-Lipoprotein-Cholesterin (LDL) und Apolipoprotein (a) können zu Atherosklerose führen.
2、Bluthochdruck: Im Alter zwischen 40 und 70 Jahren, mit einem Blutdruck zwischen 115/75 mmHg und 185/115 mmHg, verdoppelt sich das Risiko einer koronaren Herzkrankheit, wenn der systolische Blutdruck um 20 mmHg oder der diastolische Blutdruck um 10 mmHg steigt.
Diabetes mellitus (DM): Atherosklerose tritt bei DM-Patienten früher auf und ist häufiger.
4) Rauchen: Eine durchschnittliche Menge von 10 Zigaretten pro Tag kann die Sterblichkeit an koronaren Herzkrankheiten bei Männern um 18 % und bei Frauen um 31 % erhöhen.
5. genetische Faktoren: z. B. familiäre Vorbelastung durch früh einsetzende Herz-Kreislauf-Erkrankungen (Beginn <50 Jahre).
6) Alter: Männlich > 50 Jahre, weiblich > 55 Jahre
7. andere: schlechter Lebensstil, wie geringe körperliche Aktivität, langes Aufbleiben, übermäßiger mentaler Stress, Fettleibigkeit, Typ-A-Persönlichkeit und so weiter.
klinischer Typ
1 Nach der WHO-Klassifikation von 1979 wird die koronare Herzkrankheit in folgende Typen unterteilt:
① Asymptomatische Myokardischämie (schleichender Typ): Es gibt objektive Hinweise auf eine Myokardischämie, z. B. ein Elektrokardiogramm, das auf ischämische Veränderungen hinweist, aber keine Symptome.
② Ischämische Kardiomyopathie: nach langfristiger chronischer Myokardischämie oder Myokardinfarkt, Myokardfibrose, allmähliche Vergrößerung des Herzens, Herzversagen und Herzrhythmusstörungen.
③ Angina pectoris: episodischer retrosternaler Schmerz ohne Myokardnekrose. Einschließlich stabiler und instabiler Angina pectoris. Myokardinfarkt: schwere und anhaltende retrosternale Schmerzen mit Myokardnekrose, einschließlich Myokardinfarkt mit Nicht-ST-Segment-Elevation und Myokardinfarkt mit Nicht-ST-Segment-Elevation.
⑤ Plötzlicher Tod: Tod durch kardiale Ursachen innerhalb einer Stunde nach Auftreten der akuten Symptome. Dies ist hauptsächlich auf schwere Herzrhythmusstörungen zurückzuführen.
2、Nach dem Mechanismus des Auftretens der Myokardischämie Typisierung
① Chronisches Myokardischämie-Syndrom: einschließlich schleichender Typ, ischämische Kardiomyopathie, stabile Angina pectoris. Die Hauptpathogenese ist die Myokardischämie mit erhöhtem Sauerstoffbedarf.
② akutes Koronarsyndrom (ACS): einschließlich instabiler Angina pectoris (UA), Myokardinfarkt mit Nicht-ST-Segment-Hebung (NSTEMI) und ST-Segment-Hebung (STEMI). In den letzten Jahren werden die beiden erstgenannten unter dem Begriff Non-ST-Segment elevation ACS zusammengefasst, auf die etwa 3/4 der Fälle entfallen, und die letztgenannten unter dem Begriff ST-Segment elevation ACS (einschließlich eines geringen Anteils an varianter Angina pectoris), auf die etwa 1/4 der Fälle entfallen. Die gemeinsame pathophysiologische Grundlage ist, dass auf der Grundlage von koronarer Atherosklerose, Plaqueruptur, Blasenbildung, Ulzeration und begleitender Thrombose, Vasokonstriktion, mikrovaskulärer Embolie usw. eine akute oder subakute Verringerung der myokardialen Sauerstoffversorgung eintritt. Verminderte Oxygenierung. Die Hauptpathogenese ist eine Myokardischämie mit verminderter Sauerstoffversorgung.
Die koronare Herzkrankheit wird auf folgende Weise untersucht
1, EKG-Belastungstest: Dazu gehören hauptsächlich Medikamententests (wie Isoproterenol, Pansentin-Test usw.) und Belastungstests. Die am häufigsten verwendete einfache Methode zur klinischen Beobachtung der Myokardischämie ist das EKG. Bei einem Angina pectoris-Anfall kann das EKG die abnormen EKG-Manifestationen der Myokardischämie aufzeichnen. Bei vielen Patienten mit koronarer Herzkrankheit gibt es jedoch keine Anzeichen für eine Myokardischämie, und das EKG kann völlig normal sein, obwohl die maximale Reservekapazität für die Dilatation der Koronararterien reduziert ist und der koronare Blutfluss in der Regel in Ruhe normal bleibt. Um einen relativ konstanten oder verminderten Blutfluss festzustellen, kann das Vorhandensein einer Angina pectoris durch andere Methoden oder durch körperliche Belastung, die das Herz belastet und eine Myokardischämie hervorruft, bestätigt werden. Belastungstests sind auch für die Beurteilung der Herzfunktion nach einem ischämischen Myokardinfarkt oder bei Herzrhythmusstörungen unerlässlich.
2) Ambulantes Elektrokardiogramm (EKG): Eine Methode zur kontinuierlichen Aufzeichnung, Zusammenstellung und Analyse von Veränderungen im Elektrokardiogramm des Herzens sowohl im aktiven als auch im ruhigen Zustand über einen längeren Zeitraum. Diese Technik wurde erstmals 1947 von Holter zur Überwachung der elektrischen Aktivität eingesetzt, weshalb sie auch als Holter-Monitoring bezeichnet wird. Die herkömmliche Elektrokardiographie kann nur Wellenformen von einigen Dutzend Herzzyklen im Ruhezustand aufzeichnen, während die ambulante Elektrokardiographie kontinuierlich bis zu 100.000 EKG-Signale in einem Zeitraum von 24 Stunden aufzeichnen kann, was die Erkennungsrate nicht anhaltender ektopischer Rhythmen, insbesondere vorübergehender Episoden von Myokardischämie oder vorübergehender Arrhythmien, verbessert und somit das Spektrum der klinischen Anwendungen der Elektrokardiographie erweitert, wobei der Zeitpunkt des Auftretens mit der Aktivität und den Symptomen des Patienten korreliert werden kann. Der Zeitpunkt des Auftretens entspricht der Aktivität und den Symptomen des Patienten.
3) Elektrokardiogramm (EKG): Die am häufigsten verwendete, grundlegende und früheste Diagnosemethode für die Diagnose der koronaren Herzkrankheit ist das EKG. Im Vergleich zu anderen Diagnosemethoden ist das EKG bequem zu handhaben, leicht zu verbreiten, und wenn sich der Zustand des Patienten ändert, können die Veränderungen rechtzeitig erfasst und kontinuierlich und dynamisch beobachtet werden, und es können alle Arten von Belastungstests durchgeführt werden, um die diagnostische Empfindlichkeit zu verbessern. Ob Myokardinfarkt oder Angina pectoris, es gibt typische Veränderungen im EKG, insbesondere für die Diagnose von Herzrhythmusstörungen, was klinisch wertvoller ist, aber natürlich gibt es einige Einschränkungen.
4) Koronarangiographie: Sie ist der "Goldstandard" für die Diagnose der koronaren Herzkrankheit. Sie kann klären, ob die Koronararterien verengt sind oder nicht, den Grad, das Ausmaß und die Lage der Verengung usw., und kann die zu ergreifenden Behandlungsmaßnahmen weiter anleiten. Gleichzeitig kann mit der Linksventrikulographie die Herzfunktion beurteilt werden.
Die wichtigsten Indikationen für eine Koronarangiographie sind: 1) bei anginaähnlichen Schmerzen in der Brust, die nicht diagnostiziert werden können, und 2) bei Angina pectoris, die trotz medizinischer Behandlung stark bleibt, um die arterielle Pathologie abzuklären, damit eine Bypassoperation in Betracht gezogen werden kann.
5) Ultraschall und intravaskulärer Ultraschall: Mit dem Herzultraschall können die Bewegung der Herzkammerwand, die Funktion und die Morphologie des linken Ventrikels untersucht werden, und diese Methode ist derzeit eine der am häufigsten verwendeten Untersuchungsmethoden. Sie hat einen wichtigen diagnostischen Wert für die Papillarmuskelfunktion, die Herzruptur, den intrakavitären Thrombus und den Ventrikelwandtumor. Intravaskulärer Ultraschall kann den Grad der Stenose und die Wandmorphologie in den Koronararterien klären, was eine vielversprechende neue Technologie darstellt.
6) Nuklid-Myokardbildgebung: Diese Untersuchung kann durchgeführt werden, wenn Angina pectoris aufgrund der Anamnese durch Elektrokardiographie nicht ausgeschlossen werden kann. Die Nuklid-Myokard-Bildgebung kann den ischämischen Bereich aufzeigen und den Ort und das Ausmaß der Ischämie klären. In Kombination mit einem Belastungstest und anschließender Bildgebung kann die Erkennungsrate verbessert werden.
7. kardiales Blutpool-Imaging: wichtiger Referenzwert für die Bestimmung der ventrikulären Wandbewegung und der Herzfunktion, kann verwendet werden, um das dynamische Bild der ventrikulären Wand Systole und Diastole zu beobachten.
8, myokardiale Enzymologie Prüfung: klinisch, nach der spezifischen Isoenzym sicher Enzym ändern und Serum-Enzym-Konzentration Erhöhung Sequenz ändern kann eindeutig als akuter Myokardinfarkt diagnostiziert werden. Es ist eines der wichtigsten Mittel der Differentialdiagnose des akuten Myokardinfarkts.
Für Herz-Kreislauf-Ärzte ist die Diagnose einer koronaren Herzkrankheit, eines Myokardinfarkts oder einer Myokardischämie so einfach wie das Essen mit beiden Händen und mit Stäbchen; aber es ist anders als beim Essen, denn wir müssen vorsichtig sein, um eine echte koronare Herzkrankheit nicht zu übersehen und um nicht fälschlicherweise eine falsche koronare Herzkrankheit zu beschuldigen.

Eine falsche Diagnose kann einen unrechtmäßigen Tod bedeuten;
Ein einziger Fall einer ungerechtfertigten Verurteilung kann dazu führen, dass sich die Patienten lange Zeit Sorgen über die Langzeitmedikation machen und sogar Nebenwirkungen der Medikamente erfahren.
Deshalb muss die Diagnose der koronaren Herzkrankheit und des Herzinfarkts sorgfältig und gewissenhaft gestellt werden!
Die Einzelheiten sind kompliziert, und wir müssen Symptome, Krankengeschichte, Risikofaktoren und Screening-Tests kombinieren, um eine umfassende Analyse zu erstellen.
Wir werden heute nur kurz beschreiben, welche zusätzlichen Tests zur Diagnosestellung verwendet werden.
Erstens: akuter Myokardinfarkt
Die schwerste Form der koronaren Herzkrankheit, bei der die Blutgefäße vollständig oder fast vollständig verschlossen sind.
1, ST-Strecken-Hebungs-Myokardinfarkt.
In der Regel können wir die Diagnose anhand der Symptome und des EKGs bestätigen, und der nächste Schritt besteht darin, so schnell wie möglich zu entscheiden, ob eine Thrombolyse oder ein Stent durchgeführt werden soll.
Typische EKG-Veränderungen, die die Diagnose eines akuten Myokardinfarkts erleichtern.
Auch die Herzenzyme und das Troponin sind erhöht, wenn der Ausbruch länger andauert.
Bildgebende Verfahren können die Diagnose weiter absichern.
2、Myokardinfarkt ohne ST-Strecken-Hebung
Wir müssen die Symptome mit den Ergebnissen der Herzenzyme kombinieren, die durch die Herzenzyme unterstützt werden müssen, da das EKG keine signifikante Erhöhung, sondern eher eine Depression zeigt.
Auf der Grundlage der Risikostratifizierung wurde der Zeitpunkt der Bildgebung festgelegt.
Zweitens: Koronare Herzkrankheit
Die koronare Herzkrankheit selbst umfasst auch den Herzinfarkt, über den wir oben unabhängig voneinander gesprochen haben und den wir hier nicht wiederholen werden.
Diagnose der koronaren Herzkrankheit/
1. DAS EKG.Die Sensitivität ist sehr hoch, und die Beweise sind stark genug, um die ischämische Manifestation im EKG zu erkennen, sobald sie auftritt. Die Schwierigkeit besteht jedoch darin, dass es oft nicht mehr schwierig ist, wenn wir das EKG machen. Wenn jedoch dynamische Veränderungen im EKG festgestellt werden, ist dies für die Diagnose der koronaren Herzkrankheit sehr wertvoll.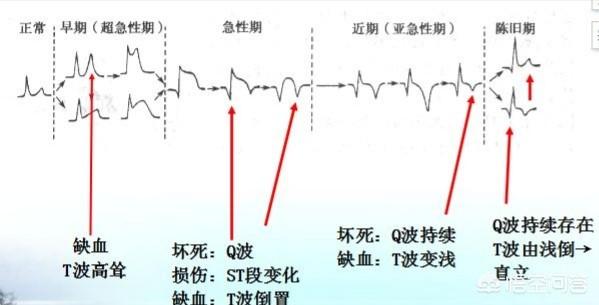
2. ambulantes Elektrokardiogramm und Belastungstest.Veränderungen im 24-Stunden-EKG können erfasst werden, und wenn es zu einem Ausbruch kommt, wird das EKG aufgezeichnet. Belastungstests, mit denen das Vorhandensein einer Myokardischämie anhand von Veränderungen der Belastungstoleranz und des EKGs nach der Belastung festgestellt werden kann.
3. koronare CTAWenn es nicht möglich ist, eine koronare Herzkrankheit anhand des EKGs und der klinischen Symptome nachzuweisen oder auszuschließen, kann die koronare CTA eingesetzt werden, um das Vorhandensein einer Koronararterienstenose visuell besser zu erkennen.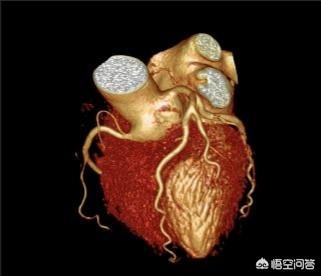
4. koronare AngiographieWenn der Verdacht auf eine schwere koronare Herzkrankheit besteht oder diese nicht diagnostiziert werden kann, ist zur weiteren Untersuchung eine Koronarangiographie erforderlich.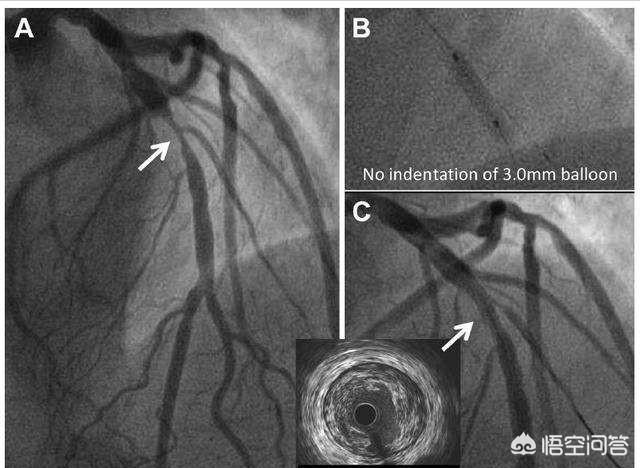
5. mikrovaskuläre LäsionenDas Koronarangiogramm ist normal, aber der Patient hat eine typische Angina pectoris, weil das Koronarangiogramm nur relativ große Blutgefäße beobachten kann, denn die winzigen Blutgefäße können nicht gesehen werden, und kann nur auf der Grundlage der klinischen Symptome und spezielle Drogen-Screening-Tests umfassende Beurteilung.
In der Tat, es spricht über die wichtigsten Mittel der Untersuchung, klinische Symptome sind sehr wertvoll für die Diagnose der koronaren Herzkrankheit und Myokardinfarkt.
Wir können nicht nur auf die Symptome schauen und wir können nicht nur auf die Tests schauen, wir müssen diese beiden Methoden perfekt kombinieren, um eine koronare Herzkrankheit nicht durchgehen zu lassen und um eine koronare Herzkrankheit nicht fälschlicherweise zu beschuldigen!
Das ist eine gute Frage und eine gute Antwort, und auf den ersten Blick ist es eine Angelegenheit, die die Allgemeinheit betrifft. Heute wird Dr. Zhang über dieses Thema sprechen. Lassen Sie uns zunächst über die Beziehung zwischen koronarer Herzkrankheit, Myokardinfarkt und Myokardischämie sprechen. Koronare Herzkrankheit ist die Abkürzung für koronare atherosklerotische Herzkrankheit, Myokardinfarkt ist die schwerwiegendste Form der koronaren Herzkrankheit, aber die koronare Herzkrankheit umfasst nicht nur den Myokardinfarkt, sondern auch andere Formen wie instabile Angina, stabile Angina und so weiter. Die Myokardischämie ist ein pathologischer Zustand, der bei allen Arten der koronaren Herzkrankheit auftritt, und wird zur Beschreibung der pathopathologischen Grundlage der Krankheit verwendet.
Es ist nicht schwer herauszufinden, ob ein Patient an einer koronaren Herzkrankheit leidet. Handelt es sich um einen Patienten, der einen Herzinfarkt erlitten hat, kann die Diagnose anhand der eigenen Symptome des Patienten, des Elektrokardiogramms und der Herzenzyme gestellt werden, was sehr einfach ist und von Krankenhäusern im Allgemeinen diagnostiziert werden kann. Wenn es sich um andere Arten der koronaren Herzkrankheit handelt, z. B. nur Verdacht auf Angina pectoris, kann diesmal zur Klärung der Diagnose, in der Regel im Anfall der Krankheit, das Elektrokardiogramm überprüft werden. Allerdings, wenn Sie nicht fangen kann das EKG zum Zeitpunkt der Angina-Attacke, was sollten Sie tun? Zu diesem Zeitpunkt können Sie zunächst die koronare CTA-Untersuchung, in der Regel kann auch klären, ob die Koronararterie Stenose vorhanden ist. Wie für die Klärung der myokardialen Ischämie, ist es nicht schwer, ein EKG während eines Anfalls von Myokard-Ischämie, oder ein Belastungstest kann das Vorhandensein von Ischämie zu klären.
Heute sagte Dr. Zhang, diese sind sehr häufig, aber real-life actionable, ich hoffe, Ihnen zu helfen.

Diese Frage und Antwort sind von den Nutzern der Website, stellt nicht die Position der Website, wenn eine Verletzung, kontaktieren Sie bitte den Administrator zu löschen!